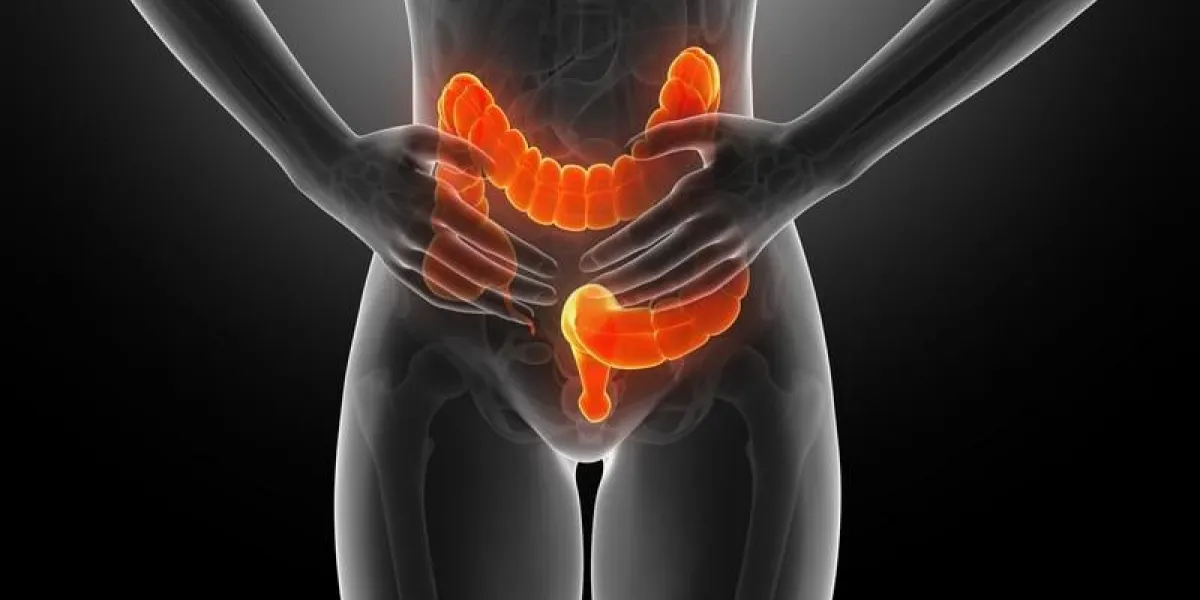
Colopathie fonctionnelle (côlon irritable) : symptômes, traitement, alimentation
Définition : qu'est-ce que la colopathie fonctionnelle ?
La colopathie fonctionnelle, appelée aussi syndrome de l’intestin irritable ou colon irritable (auparavant appelée "colopathie spasmodique"), est une anomalie fonctionnelle de l’intestin, plus particulièrement du côlon. Les principaux mécanismes de ce trouble digestif sont :
- une hypersensibilité intestinale,
- une motricité intestinale soit trop importante, soit insuffisante, entraînant diarrhées ou constipation,
- une inflammation de l’intestin.
C'est une maladie intestinale chronique qui perturbe au quotidien la vie des patients. Elle se manifeste par crises. Elle est toutefois sans gravité.
La colopathie fonctionnelle est due à des troubles de la motricité du gros intestin. Soit des mouvements trop importants entraînent une accélération de la progression du bol alimentaire avec une diminution de l'absorption de l'eau qui se traduisent par des diarrhées, soit ces mouvements diminuent avec un ralentissement de l'avancée du bol alimentaire et provoquent une constipation, des ballonnements, des douleurs abdominales. Il faut que les symptômes durent plus de 15 jours de suite et perdurent durant les 3 derniers mois pour que l’on puisse évoquer la colopathie.
Photo : illustration du tube digestif et du côlon
L’appareil digestif humain est composé de six organes : l’œsophage, l’estomac, le foie, le pancréas, l'intestin grêle, le gros intestin, le côlon, le rectum.
Les formes de colopathies fonctionnelles
Les différentes formes de SII (syndrome de l'intestin irritable) sont identifiées en fonction des troubles du transit qu’elles occasionnent, à savoir :
- SII-M ou forme mixte (constipation et diarrhée),
- SII-C (constipation),
- SII-D (diarrhée).
Quelle que soit sa forme, la colopathie fonctionnelle ne dégénère pas en maladie du côlon ni en cancer.
Chiffres
Selon le gastro-entérologue Jean-Marc Sabaté, la colopathie fonctionnelle touche 5% de la population en France soit trois millions de Français. Les femmes et les personnes anxieuses sont les plus touchées. Les troubles peuvent apparaître dès l'enfance, mais surviennent généralement à l'âge adulte souvent avant 35 ans.
Quels sont les symptômes de la colopathie fonctionnelle ?
La colopathie est un trouble intestinal qui peut s'accompagner de :
- Douleurs abdominales plus ou moins intenses : des maux de ventre de type crampes ou spasmes dans la région ombilicale et de chaque côté du bas-ventre, c’est-à-dire au niveau des fosses iliaques. Certains souffrent quotidiennement, d’autres quelques jours par mois ou par semaine. Ces douleurs abdominales peuvent perdurer pendant plusieurs jours et cessent dès l’émission de selles et des gaz intestinaux.
- Troubles du transit. Le patient peut souffrir de diarrhée quand le transit est accéléré, ou de constipation quand il est ralenti, parfois des deux.
- Ballonnements accompagnés de borborygmes, sont présents dans la quasi-totalité des cas. Ils sont d’intensité variable et peuvent être particulièrement gênants pour le patient, voire insupportables, notamment en cas de distension de la paroi abdominale qui entraîne une tension durable.
- Flatulences. Ce symptôme est fréquent.
- Besoin urgent d'aller à la selle.
- Douleurs abdominales.
- Migraine, insomnie, fatigue, crises d'angoisses et des états d'anxiété.
On retrouve parfois d'autres signes de colopathie fonctionnelle comme :
- Des migraines,
- Des troubles anxieux,
- Des règles douloureuses,
- Des nausées,
- Des maux de dos (bas du dos),
- Des troubles du sommeil.
Lorsque ces symptômes sévissent depuis au moins 6 mois et au minimum une fois par semaine, on peut considérer que le patient présente un syndrome du côlon irritable.
Les symptômes se manifestent souvent après les repas, plus ou moins intenses, de la simple gêne abdominale à des crises très aiguës, chroniques mais qui n'entraînent pas d'amaigrissement, de fièvre ou de fatigue. Ils sont exceptionnels la nuit. Les douleurs cèdent souvent après l'émission de selles ou de gaz.
Ces symptômes peuvent s’associer et fluctuent dans le temps et à l’échelle de la vie. La gravité, le type et le nombre de symptômes varient d'une personne à l'autre.
Les personnes touchées peuvent connaître des périodes de rémission plus ou moins longues. Leurs malaises peuvent apparaître chaque jour pendant une semaine ou un mois, puis disparaître, ou encore durer toute leur vie.
Quelles sont les causes de la colopathie fonctionnelle ?
Les causes de la colopathie fonctionnelle sont difficiles à déterminer et font l'objet de nombreuses recherches. En effet, le tube digestif ne présente aucune lésion, ni inflammation, ni anomalie.
Plusieurs hypothèses sont invoquées :
- Des facteurs physiques : une intolérance au lactose (du lait) peut être une cause de certaines colopathies. De même, les repas trop riches, trop épicés, pris sur le pouce et à heures irrégulières, ou encore les grignotages peuvent être responsables de crises.
- Des facteurs hormonaux : les femmes sont plus touchées que les hommes et leurs malaises s’aggraveraient durant les règles.
- Un déséquilibre de la flore intestinale, une hypersensibilité du côlon et à une réponse musculaire inappropriée de celui-ci.
Les facteurs favorisant le syndrome de l'intestin irritable
- Il semble que la prise d’antibiotiques en grande quantité dans l’enfance puisse bousculer l’équilibre du microbiote intestinal et ainsi favoriser les colopathies.
- Les personnes nées par césarienne ont plus de risque de devenir colopathes en grandissant.
- Prendre des antibiotiques quand ce n’est pas nécessaire est un facteur de risque également.
- Une gastro-entérite peut déclencher un syndrome de côlon irritable.
- Une mauvaise alimentation : des repas non équilibrés ou trop copieux peuvent également favoriser les symptômes du syndrome de l'intestin irritable.
- Les symptômes du syndrome de l'intestin irritable peuvent être déclenchés ou favorisés par la fatigue.
- Des facteurs psychologiques comme l'anxiété, l'angoisse ou les situations de stress (changements dans le quotidien, voyages, etc.) peuvent amplifier les symptômes. Les personnes souffrant de cette affection sont assez anxieuses et stressées.
À noter : il ne s'agit pas d'une maladie génétique.
La prise d'antibiotiques semble associée à la survenue de colopathie fonctionnelle
Syndrome du côlon irritable : quelles sont les personnes à risque ?
Différentes études s’accordent à dire qu’il y a deux à 3 fois plus de femmes que d’hommes souffrant de colopathie fonctionnelle dans les pays occidentaux. Ces troubles digestifs apparaissent souvent chez les trentenaires. Il est difficile de déterminer une cause, mais ce syndrome semblerait toucher principalement les personnalités anxieuses, l’anxiété restant un facteur déclenchant plutôt qu’une réelle cause.
Durée de la colopathie fonctionnelle
Il s’agit d’une maladie chronique. Ainsi elle n'a pas réellement de durée. Les symptômes vont et viennent, sans raison apparente et sans durée déterminée. Certains patients auront mal quelques heures, d’autres quelques jours. La fréquence varie également, allant de quelques fois par semaine ou par mois.
Contagion
Aucun risque de contagion, il s’agit d’une maladie chronique.
Qui, quand consulter ?
Bien qu'on puisse reconnaître soi-même les symptômes, mieux vaut consulter un médecin. On consulte obligatoirement lorsqu’il y a des signes de gravité et lorsque la douleur et les gênes deviennent trop importants ! Il faut alors passer par son médecin traitant ou un gastro-entérologue pour obtenir le diagnostic.
Quelles sont les complications de la colopathie fonctionnelle ?
Les seules complications d’une colopathie fonctionnelle sont l’erreur de diagnostic et la dégradation de la qualité de vie du patient.
Colopathie fonctionnelle et démence : des risques de complications au cerveau selon une nouvelle étude
Les scientifiques ont longtemps étudié le lien entre l'intestin et le cerveau. Une récente étude démontre que les personnes âgées atteintes d'une inflammation chronique du tube digestif ont tendance à développer des symptômes de la démence plus de sept ans plus tôt que les autres. Nous devons cette découverte à une équipe de scientifiques de l'Université de Californie à San Francisco et de l'Hôpital général des anciens combattants de Taipei à Taïwan. Ces derniers ont révélé que les personnes souffrant de maladies intestinales, telles que le côlon irritable, verraient leurs risques de démence multipliés par deux.
[social_embed:twitter.com/Links_Medicus/status/1277777638820589570]
Ce n'est pas la première publication scientifique à faire le lien entre les intestins et le cerveau. Des études antérieures ont déjà lié la santé intestinale à diverses pathologies, affectant le cerveau. Les problèmes de santé mentale, les problèmes de développement et les conditions dégénératives ont été associés à une mauvaise santé intestinale. Cette nouvelle étude s'ajoute à un nombre croissant de preuves sur la communication réciproque entre le système nerveux et l'intestin.
Pour arriver à leurs conclusions, l'équipe de l'Université de Californie a utilisé la base de données de recherche sur la santé nationale taïwanaise et a effectué une analyse comparative de 1742 patients atteints de maladies intestinales, âgés de plus de 45 ans face à 17420 témoins. Le but était d'évaluer le risque de démence après avoir reçu un diagnostic. Tous les participants ont été suivis pour un diagnostic de démence durant 16 ans.
Les chercheurs ont découvert que les personnes atteintes d'une maladie inflammatoire de l'intestin ont commencé à présenter des symptômes de démence dès l'âge de 76 ans. Or, l'apparition moyenne chez les personnes en bonne santé était de 83 ans.
De plus, l'équipe a constaté que le taux de diagnostic de démence était environ quatre fois plus élevé chez les patients atteints d'une maladie intestinale que dans le groupe témoin.
Comment évolue le syndrome du côlon irritable ?
Bien que plusieurs approches puissent calmer les symptômes, on ne peut actuellement guérir de la colopathie fonctionnelle. Il faut apprendre à vivre avec et à adopter une meilleure hygiène de vie. Certaines personnes atteintes peuvent avoir une déficience en vitamines et en minéraux.
La colopathie fonctionnelle est un trouble digestif auquel sont souvent associées certaines maladies comme :
- la fibromyalgie,
- la cystite interstitielle ou syndrome de vessie douloureuse,
- le syndrome de fatigue chronique,
- d'autres troubles digestifs comme la dyspepsie (difficulté à digérer), reflux gastro-œsophagien...
Le syndrome de l'intestin irritable n'augmente pas le risque de développer un cancer du côlon ou une maladie inflammatoire chronique intestinale (maladie de Crohn, rectocolite hémorragique).
Examens et analyses
Il est parfois difficile d’établir un diagnostic pour ce trouble, en effet les symptômes ne sont pas spécifiques, il n’existe donc pas d’examen qui permette d’affirmer qu’il s’agit bien d’une colopathie.
Le diagnostic se fait par élimination. C’est parce qu’il n’y a pas d’autres pathologies que l’on finit par retenir la colopathie. Cette méthode prend du temps et demande plusieurs consultations chez un médecin. L’histoire individuelle et l’âge du patient ou les symptômes associés vont déterminer la réalisation d’examens complémentaires.
Traitements : comment soigner la colopathie fonctionnelle ?
La prise en charge des colopathies a pour but de soulager les symptômes et de rétablir une bonne motricité intestinale. Le traitement comporte des règles hygiéno-diététiques (avec des repas pris à l'heure dans le calme ni trop gras, ni trop sucrés, ni trop épicés notamment), une meilleure gestion du stress et la prise de médicaments.
Médicaments : anti-spasmodiques, anti-diarrhéiques...
Il n'existe pas de médicaments permettant de guérir définitivement le syndrome de l'intestin irritable. La prise de médicaments anti-spasmodiques et de médicaments agissant sur le transit permet de soulager les douleurs abdominales et les ballonnements :
- Le médecin peut prescrire des médicaments anti-spasmodiques (phloroglucinol, phloroglucinol-siméticone, trimébutine, mébévérine, pinavérium, alvérine, alvérine-siméticone) pour diminuer les douleurs.
- Des laxatifs doux ou anti-diarrhéiques pour traiter les symptômes pendant les périodes de crises.
- Le charbon actif ainsi que les produits à base d'argile (Smecta®) peuvent être conseillés pour soulager l’inflammation intestinale. Ils sont utilisés en cas de ballonnements ou de diarrhée. Ils fixent l'eau et les gaz en excès.
Parfois, des anxiolytiques et une psychothérapie sont nécessaires si les symptômes sont liés à l'anxiété.
Un traitement "miracle" pour la colopathie fonctionnelle ?
Réponse du Dr Godeberge, médecin gastro-entérologue :
Attention aux pratiques charlatanesques ! La volonté de s’en sortir ne doit pas mener le patient n’importe où. On associe pour la colopathie plusieurs prises en charge :
- rassurer le patient,
- chercher les facteurs déclenchant,
- adapter les conseils diététiques...
La colopathie évolue par poussée. Pour lutter contre celles-ci, on peut utiliser des spasmodiques à prendre avant les repas, mais leur impact est souvent modéré.
Traitement naturel de la colopathie fonctionnelle : est-ce efficace ?
Le Dr Godeberge conseille "l’hypnose dans certains cas pour ce genre de trouble, tout comme l'hydrothérapie du côlon". Toutefois, l'acupuncture ou la phytothérapie (plantes médicinales), n'ont montré aucune efficacité dans la diminution de la douleur.
Colopathie : combien de temps dure le traitement ?
Réponse du Dr Godeberge :
Soyez persévérants. Il faut du temps, il ne faut pas se décourager. Les règles d’hygiène, la diététique sont longues à mettre en place. Tout ne sera pas bien fait dès le départ. Ce n’est rien, on est sur quelque chose de longue durée.
Les bons réflexes pour limiter les symptômes de la colopathie fonctionnelle
Comme on connaît mal les causes de la colopathie fonctionnelle, il n’existe pas de moyen de prévenir son apparition. En revanche, certaines bonnes habitudes permettent de limiter les symptômes liés au syndrome du côlon irritable. On peut par exemple :
- éviter les situations de stress et les situations angoissantes qui peuvent amplifier les symptômes grâce à une meilleure gestion du stress (yoga, relaxation…) ;
- ne pas laisser la fatigue s’installer, car celle-ci peut déclencher les symptômes;
- pratiquer une activité physique régulière qui permet de bien dormir et d’améliorer la qualité de vie ;
- prendre chaque jour des repas équilibrés pris à heures régulières, pas trop copieux et se limiter à des portions modérées pour éviter la recrudescence des symptômes ;
- manger au calme, doucement et mâcher suffisamment les aliments ;
- choisir une alimentation qui équilibre le transit intestinal et éviter les aliments qui favorisent ballonnements, flatulences, maux de ventre. La limitation des aliments qui peuvent produire des gaz comme les légumes secs, le chou par exemple, mais aussi ceux qui contiennent du sorbitol (un édulcorant présent dans les gommes à mâcher sans sucre) ou riches en sucres rapides et en fibres ;
- éviter lait et laitages s'il existe une intolérance au lait
- bannir les FODMAPs (Fermentable Oligo-, Di-, and Monosccharides, and Polyols), les sucres et des hydrates de carbone fermentescibles comme les édulcorants et le fructose.
Afin de modifier ses habitudes, une période d’observation est nécessaire à chacun pour identifier les situations qui augmentent les manifestations de la colopathie fonctionnelle. Il est conseillé de tenir un agenda alimentaire, utile pour identifier les aliments ou boissons déclenchant les symptômes.
En présence de symptômes pouvant évoquer une colopathie fonctionnelle, mieux vaut consulter un médecin. Des examens complémentaires peuvent être prescrits afin de rechercher une maladie du côlon sous-jacente.
Colopathie fonctionnelle : quelle alimentation ?
Lorsque le patient souffre d’une crise de colopathie, certaines mesures peuvent être prises quant à l’alimentation pour essayer de réduire la douleur.
- Une bonne cuisson des aliments, notamment des légumes, fruits et céréales est primordiale.
- Mieux vaut opter pour la cuisson vapeur ou à la poêle en limitant les matières grasses pour une digestion rapide.
- Les laitages sont mieux tolérés lorsqu’ils sont écrémés ou demi-écrémés.
- Pour la viande, on choisira du poulet, de la dinde, du veau, du jambon blanc.
Quels aliments éviter en cas de colopathie fonctionnelle ?
- L’idée est de mettre en place un régime alimentaire anti-inflammatoire afin de revenir à une meilleure tolérance digestive. Prenez le temps de bien mastiquer et de bien manger.
- Mieux vaut fractionner ses repas plutôt que d’en faire trois copieux.
- Il est également important de veiller à respecter une chronobiologie et d'attendre au moins trois heures avant d’aller se coucher.
- La diminution du tabac, surtout à jeun, peut également éviter les inflammations.
- « À terme, il faut pouvoir réintégrer progressivement les aliments identifiés comme mal tolérés et retrouver une alimentation santé avec des légumes à fibres, des légumineuses et des céréales complètes riches en vitamines, en minéraux, en oméga 3 et en polyphénols anti-inflammatoires », explique Vanessa Bedjaï-Haddad, diététicienne, nutritionniste.
Mieux vaut réduire la consommation d’aliments riches en fibres, réduire sa consommation d’alcool et limiter les aliments riches en fodmap (fermentés, fructanes, lactose, fructose, sorbitol). Privilégiez ceux qui n’en contiennent pas.
En cas de colopathie mieux vaut réduire sa consommation de fibres
Sites d’informations et associations
Société Nationale Française de Gastro-Entérologie
Vanessa Bedjaï-Haddad, diététicienne nutritionniste
Afficher les sources de cet article
Intestin irritable, les raisons de la colère, Colopathie fonctionnelle mieux la comprendre, mieux la soigner, Pr. Jean-Marc Sabaté, Gastro-entérologue, chercheur à l’Inserm, Larousse
Vanessa Bedjaï-Haddad, diététicienne nutritionniste
Docteur Philippe Godeberge, gastro-entérologue et hépatologue.