Zona : symptômes, causes, traitements, est-il contagieux ?
 Publication validée par
Dr Pierre Tajfel Médecin généraliste et algologue (praticien de la douleur)
Publication validée par
Dr Pierre Tajfel Médecin généraliste et algologue (praticien de la douleur)
Définition : qu’est-ce que le zona ?
Pas de zona, sans varicelle. Cette dermatose virale est le résultat d’une réactivation du virus de la varicelle. Cela se produit en général des années, voire des décennies après la primo-infection.
Une fois l’éruption de la varicelle disparue, les virus varicelle-zona (VZV) se logent de manière définitive dans les ganglions des racines sensitives rachidiennes et crâniennes de la moelle épinière. Ils sont alors qualifiés de "dormants". "Lorsque survient une défaillance de notre système immunitaire, nous pouvons subir une réminiscence de ces virus. C’est le zona", indique le Dr Pierre Tajfel, médecin généraliste, praticien de la douleur et président de l’association La Douleur et le Patient Douloureux.
À l’inverse de la varicelle qui touche l’intégralité de la surface de la peau, le zona ne s’attaque qu’à une zone localisée du corps. Concrètement, le virus VZV se diffuse le long des fibres sensitives d’un nerf vers la région de la peau qui lui correspond, appelée dermatome. Il provoque alors l’éruption unilatérale de vésicules identiques à celles de la varicelle ainsi que d’intenses douleurs neuropathiques.
Le zona peut apparaître sur différentes parties du corps en fonction du nerf touché. Ainsi, les parties de l’anatomie les plus régulièrement concernées par le virus VZV sont :
- le zona intercostal (thorax);
- la région dorso-lombaire (dos, lombaires) ;
- le bas de l’abdomen, avec possible expansion jusqu’aux organes reproducteurs ;
- le cou ;
- le visage.
Dans 50% des cas, c’est la région thoracique qui fait les frais de cette pathologie. "C’est ensuite la tête dans 12 à 15% des cas, puis la zone dorso-lombaire dans 10 à 14% des cas", complète le spécialiste.
Chiffres : quelle est la fréquence du zona ?
Le zona est une affection très répandue. Environ 25% des individus souffriront de cette pathologie au cours de leur vie.
D’après la Haute Autorité de la Santé, l’incidence en France en 2013 était de 300 000 cas par an. "Les défenses immunitaires baissant avec l’âge, 50% des cas surviennent après l’âge de 50 ans", ajoute le spécialiste.
Le vieillissement actuel de la population pourrait induire une augmentation de ces proportions dans les années à venir.
Zona : quels sont les symptômes de cette pathologie ?
En fonction de la zone et du nerf concerné par la réactivation du virus de la varicelle-zona, l’intensité et la gravité des symptômes varient :
- éruption rouge et vésiculaire localisée, unilatérale, en bouquets, sur le trajet de fibres nerveuses sensitives ;
- douleur neuropathique de forte intensité provoquant une sensation de brûlure, de décharge électrique et des démangeaisons ;
- perte temporaire de sensibilité de petites zones de la région touchée par l’éruption ;
- fièvre légère à modérée.
Dans certains cas, la douleur précède de deux à quatre jours l’éruption cutanée. On parle alors de "douleurs prodromales". "Cela concerne 50 à 75% des cas", atteste le praticien de la douleur.
Photo : éruption cutanée sur le cou et l'épaule en raison du Zona
Zona : quelle est la cause de cette pathologie ?
La varicelle contractée des années auparavant ne disparaît jamais complètement. Ce virus reste dormant pendant des années dans les ganglions de la moelle épinière. Lorsque le système immunitaire s’affaiblit (notamment à cause de l’âge ou d’une maladie), le virus du zona-varicelle se réactive. Ce germe cause alors une réaction inflammatoire dans les nerfs et les ganglions nerveux qui engendre l’éruption en grappes de vésicules prurigineuses (démangeaisons) ressemblant à celles de la varicelle.
"Au passage, le virus détruit des microstructures nerveuses, ce qui provoque des neuropathies douloureuses et la sensation de brûlure", ajoute le spécialiste.
Zona : quels sont les facteurs de risque ?
"L’apparition du zona passe dans tous les cas par la diminution de l’efficacité de notre système immunitaire", insiste le docteur. La vieillesse comme de nombreuses pathologies (diabète, cancer, VIH ou même grippe) peuvent faciliter l’éclosion d’un zona. Parfois, l’éruption cutanée est la première manifestation de ces graves troubles. Les chimiothérapies immunosuppressives peuvent également en favoriser l’apparition.
Le stress peut-il favoriser l’apparition d’un zona ?
Le lien causal n’a pas été encore prouvé. Pourtant, les chercheurs soupçonnent le stress aigu d’être responsable d’une diminution des défenses immunitaires, et donc de favoriser l’apparition de zona. "Si nous n’avons pas encore la preuve de l’imputabilité, nous avons été témoins de nombreuses coïncidences", signale le médecin grâce à son expérience de généraliste.
Zona : quels sont les individus à risque ?
L’activation du virus peut concerner toute personne, quel que soit son âge ou son sexe. Cela, à condition qu’elle ait déjà contracté la primo-infection par le passé, et qu’elle soit immunodéficitaire ou immunodéprimée. Les franges de la population qui rassemblent le plus souvent ces critères sont les personnes :
- de plus de 50 ans : 50 % des zonas se déclenchent après cet âge ;
- de plus de 80 ans : un octogénaire sur deux sera concerné par le zona.
En vieillissant, les personnes âgées subissent, en effet, un phénomène d’immunosénescence qui les rend plus enclines à la réactivation du virus varicelle-zona. "Une diminution lente de nos défenses immunitaires est observée à partir de 50-60 ans. De plus, les complications douloureuses sont plus souvent observées chez ces sujets", complète le Dr Pierre Tajfel.
Les enfants peuvent-ils avoir un zona ?
Les enfants ne sont pas épargnés par cette pathologie à partir du moment où ils ont déjà contracté la varicelle et que leur système immunitaire est affaibli. En raison de leur âge juvénile, ils feront l’objet d’une attention particulière, notamment pour comprendre la cause de leur immunodéficience.
Combien de temps dure le zona ?
Si l’infection est traitée dans les trois voire quatre jours suivant l’apparition des vésicules, cette pathologie disparait en environ trois à quatre semaines. Dans le cas où cette durée serait plus longue, le traitement antiviral peut se montrer moins efficace.
En général, les boutons remplis de liquide se dessèchent entre 15 et 30 jours après le début de l’éruption. Environ trois ou six semaines après leur arrivée, ils tombent sous la forme de croûtes. En guérissant, les lésions peuvent parfois laisser une cicatrice jugée disgracieuse.
Dans certains cas pourtant, les sensations de brûlure ou de décharge électrique demeurent même après la disparition des croûtes. On parle alors de névralgies post-zostériennes ou de douleurs résiduelles post-zostériennes. Pour certains, cela affecte leur quotidien et leur qualité de vie pendant des semaines, des mois, ou bien jusqu’à leur mort.
Quel est le risque de récidive ?
Chez les personnes immunocompétentes, il est rare qu’un patient ayant contracté le zona au cours de sa vie y soit confronté une seconde fois.
Zona : est-ce contagieux ?
Le zona en lui-même n’est pas contagieux. Il ne peut donc pas provoquer un zona chez une autre personne. Pour autant, le liquide vésiculaire qui emplis les lésions, est composé de plusieurs particules du virus de la varicelle. Ce dernier, en revanche, est virulent. Le virus responsable du zona est actif jusqu’à la totale disparition des croûtes même s’il est affaibli durant la guérison.
Photographie au microscope du virus Varicelle-Zona
Comme le zona concerne majoritairement les seniors, il ne peut être que rarement à l’origine d’une épidémie de varicelle qui touche principalement les enfants dans les crèches et les écoles.
Pour autant, il est possible de prendre quelques précautions pour éviter la propagation du virus varicelle-zona :
- éviter les contacts physiques avec les personnes n’ayant jamais eu la varicelle ;
- se laver les mains après avoir touché les éruptions ;
- éviter les sports de contact ;
- éviter la piscine publique ;
- ne pas partager son linge de maison.
En outre, la femme enceinte qui n’a jamais été atteinte de varicelle au cours de sa vie doit redoubler de vigilance lorsqu’elle est en contact avec une personne porteuse d’un zona. Contracter la varicelle durant la grossesse peut être source de graves complications pour la mère et pour son bébé à naître. Leur gravité dépend essentiellement de la période de contamination. En cas de risque d’infection (proximité avec une personne malade), il est important de se rendre rapidement chez son médecin traitant.
Zona : qui et quand consulter ?
Dès l’apparition des vésicules, une visite chez le médecin généraliste s’impose. "Les dermatologues ont souvent plusieurs semaines voire mois d’attente. Face à un zona, il est nécessaire de réagir vite. Le patient doit être traité dans les trois premiers jours suivants l’éruption pour que le traitement antiviral fonctionne", alerte le médecin. Plus le traitement est pris tôt, plus les symptômes et les risques de séquelles auront des chances d’être moindres.
Lorsque le zona s’attaque à la première moitié du visage, le risque d’infection ophtalmologique est extrêmement présent. C’est la forme la plus grave de zona. Dans ce cas, il est important de prendre rapidement rendez-vous avec un ophtalmologiste.
Zona : quelles complications possibles ?
Dans 85% des cas, le zona guérit sans séquelle. Pour autant, il est impossible de parler de maladie bénigne tant les complications qui y sont associées peuvent provoquer le déclin fonctionnel de la personne atteinte.
La plus fréquente est la névralgie post-zostérienne, plus communément appelée névralgie post-zona. Malgré la guérison des lésions cutanées, la douleur neuropathique, dont l’intensité est souvent comparée à une sciatique, persiste. Cela peut durer plusieurs semaines ou plusieurs mois, ou bien ne jamais cesser. "Les lésions nerveuses continuent à faire souffrir, car la cicatrisation des nerfs est souvent lente et incomplète", explique le Dr Pierre Tajfel.
Dans ce cas de figure, la consultation d’un algologue (médecin de la douleur) peut être nécessaire. Au quotidien, cette sensation physique pénible affecte considérablement la qualité de vie des personnes touchées :
- diminution de l’aptitude au travail dans 35% des cas ;
- trouble du sommeil dans 40 à 45% des cas ;
- difficultés à se mouvoir, notamment de marcher quand la zone douloureuse se trouve au niveau des jambes dans 44% des cas ;
- atteinte de l’humeur dans 35% des cas.
Le risque d’être victime de ce type de complication s’accroît avec l’âge. Selon une étude islandaise, 9% des personnes âgées de plus de 60 ans ressentiraient des douleurs trois mois après l’apparition des vésicules. Une proportion qui s’élève à 18% pour les personnes ayant plus de 70 ans.
En fonction de la zone d’éruption, d’autres complications peuvent également survenir :
Lorsque l’œil est affecté, on parle de zona ophtalmologique. Ce dernier peut occasionner des problèmes oculaires pouvant aller jusqu’à la cécité lorsque la cornée est touchée (opacification de la cornée). Il se manifeste notamment par un œil rouge, une sensibilité accrue à la lumière, ainsi que des douleurs au niveau du visage (front, ailes du nez, paupières et pommettes). Comme dit précédemment, il est impératif de solliciter l’expertise d’un ophtalmologiste dans ce cas de figure. "C’est la forme la plus redoutable de zona", insiste le spécialiste.
Lorsque l’oreille est touchée, les douleurs seront accompagnées de bourdonnements, d’une perte d’acuité de l’audition, de vertiges et d’une possible paralysie faciale. On parle de zona otitique.
Lorsqu’il concerne la zone buccopharyngé (bouche, pharynx), une gêne lors de l’alimentation et de la déglutition peut être ressentie.
Peut-on mourir du zona ?
Réponse du Dr Pierre Tajfel :
"On ne peut pas mourir directement du zona, sauf s’il est concomitant à une méningite herpétique ou zostérienne".
Zona : quels sont les examens et analyses à faire ?
Dans la grande majorité des cas, le zona est une maladie très reconnaissable. Son diagnostic se fait à l’œil nu et ne nécessite aucun examen ou analyse complémentaire.
Pour autant, cette pathologie reste le signe d’une déficience immunitaire. Il est nécessaire de réaliser une série d’examens supplémentaires pour déceler une éventuelle pathologie sous-jacente. "Selon les symptômes dont le patient se plaint, le diabète, une pathologie hématologique ou un possible cancer sont à rechercher", précise le docteur.
Certains spécialistes insistent également sur l’importance de réaliser un dépistage du VIH (virus de l'immunodéficience humaine). Ce test devient capital lorsque le zona survient chez un sujet jeune sans explication apparente.
Quels sont les traitements du zona ?
Dans le cas de cette maladie infectieuse neuro-dermatologique, les spécialistes différencient le traitement de la pathologie de celui de la douleur.
Traiter le zona
Une fois le zona diagnostiqué, il est nécessaire de prendre des médicaments antiviraux (qui combattent un virus). En France, il s’agit généralement d’Aciclovir ou de Valaciclovir.
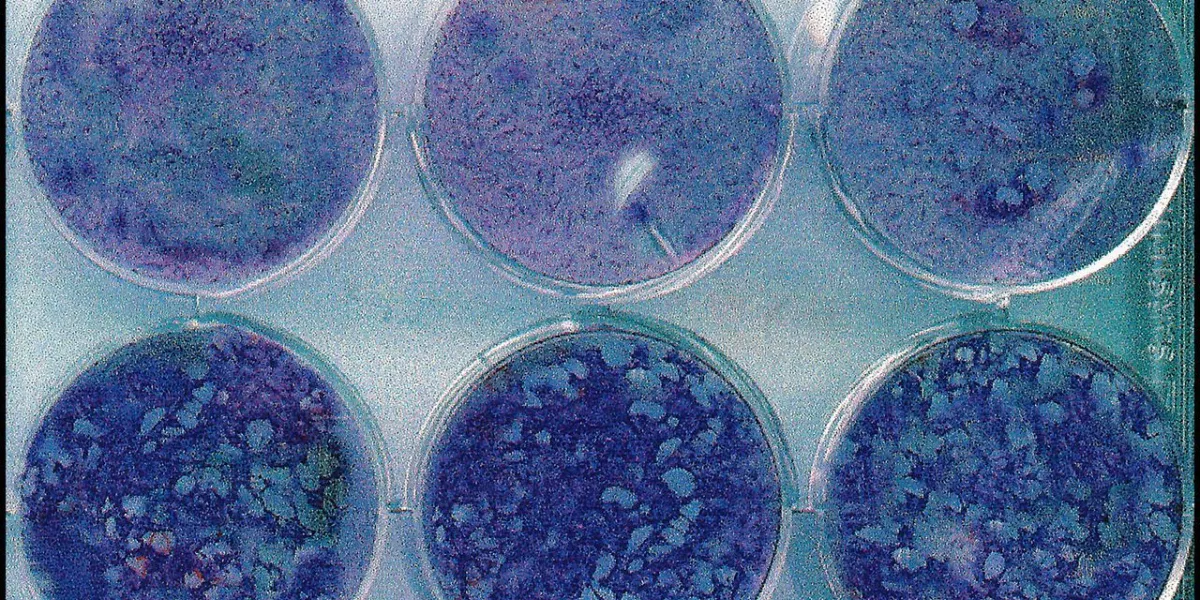
Photo : le virus VZV confronté à différentes quantités du médicament antiviral Aciclovir.
La prise de ce médicament se fait par voie orale et entraîne peu d’effets indésirables. Une fois encore, il est important qu’il commence trois à quatre jours au maximum après l’apparition des lésions afin que le traitement soit efficace.
Quels sont les précautions à prendre lors d'une prise d'antiviraux ?
Le conseil du Dr Pierre Tajfel : "Dans le cas de prise d’antiviraux, il est nécessaire de boire deux-trois litres d’eau par jour ! Les dépôts de ce médicament au niveau des reins sont courants".
Pour éviter une surinfection, l’utilisation de désinfectants locaux est également fortement encouragée. Une application quotidienne à lier à de bonnes pratiques :
- ne jamais gratter les vésicules ;
- ne pas tenter de les percer ;
- porter des vêtements légers afin d’éviter un phénomène de friction.
Traiter la douleur liée au zona
En complément du traitement antiviral, la prise d’analgésiques, comme le paracétamol, peut être prescrit pour soulager le patient. À noter que les anti-inflammatoires non-stéroïdiens (ibuprofène) ne sont pas officiellement conseillés pour soigner ce type de pathologie.
Il est également possible d’avoir recours à des traitements non-médicamenteux comme des appareils électriques de neurostimulation transcutanées (TENS). Cette technique consiste à appliquer un courant électrique de faible intensité pour soulager la douleur. "Ces derniers sont utilisables à condition que les douleurs soient bien localisées, que leur disposition le permette et qu’il n’y est pas de lésion", précise le Dr Pierre Tajfel.
Plusieurs conseils pratiques peuvent également être suivis afin de faciliter la guérison des lésions et diminuer l’intensité de la douleur :
- se laver à l’eau tiède à l’aide d’un savon surgras une à deux fois par jour ;
- éviter d’appliquer du talc ou de la pommade sur les lésions ;
- appliquer des compresses humides et fraiches sur les éruptions. Il est possible d’ajouter quelques gouttes de vinaigre à cette solution ;
- bien se reposer pour aider le corps à lutter contre cette infection ;
- avoir un régime alimentaire sain afin d’éviter d’autres maladies.
Traiter la névralgie post-zona
Dans le cas où les douleurs neuropathiques perdurent après la disparition des lésions, un traitement spécifique peut être mis en place. Il peut s’agir de la prise :
- d’antidépresseurs tricycliques, mais aussi certains sérotoninergiques ;
- d’antiépileptiques ;
- d’analgésiques sous forme d’emplâtres anesthésiques locaux ;
- de séances d’acupuncture.
Dans certains cas compliqués, les structures de prise en charge de la douleur peuvent conseiller d’autres traitements comme les patchs de Capsaïcine, les traitements magnétiques Trans crâniens ou encore l’hypnose médicale.
La prise en charge psychologique est également une option recommandée par l’Observatoire des médicaments, des dispositifs médicaux et des innovations thérapeutiques.
Zona : comment prévenir la maladie ?
Prévenir le zona
Depuis plus d’une décennie, le Zostavax, un vaccin contre le zona, a obtenu l’autorisation de mise sur le marché français. S’il ne permet pas de garantir d’échapper à cette pathologie, il réduit en moyenne de 50% le risque d’en être atteint. "Si le patient contracte le zona malgré le vaccin, il a 67% de risques en moins de souffrir de douleur post-zostérienne et 75% de risque en moins de présenter une forme grave", détaille le praticien de la douleur.
Ce vaccin est uniquement à destination des plus de 65 ans en France. De 65 à 74 ans, il fait d’ailleurs l’objet d’un remboursement de la part de la Sécurité Sociale et des mutuelles.
Pour autant, ce vaccin vivant atténué n’est pas recommandé aux personnes immunodéprimées et il est moins efficace pour les personnes ayant plus de 75 ans.
Faut-il se faire vacciner ?
Les conseils du Dr Pierre Tajfel :
"J’encourage tous mes patients de 65 à 74 ans à se faire vacciner. Même si la vaccination ne fonctionne pas à tous les coups, elle réduit considérablement l’incidence du zona."
Zona : sites d’informations et associations
Dermatonet.com – Site d'information sur la peau, les cheveux et la beauté par un dermatologue.
Association des dermatologistes du Québec – Fiches maladies et annuaire de contacts.
Association canadienne de dermatologie – Programmes, ressources et conférences annuelles.
American Academy of Dermatology – Fiches maladies de A à Z et ressources.
Afficher les sources de cet article
Le site du Centre Hospitalier de Rouen : http://www.chu-rouen.fr/page/zona [consulté le 22 janvier 2020]
Le site de la Haute Autorité de la Santé : https://www.has-sante.fr/jcms/c_1774169/fr/zostavax-vaccin-zona-vivant-attenue [consulté le 22 janvier 2020]
Le site de la Férération Hospitalière de France : https://www.hopital.fr/Le-dico-medical/Les-pathologies-et-symptomes/Zona [consulté le 22 janvier 2020]