Sommaire
- Escarre : qu'est-ce que c'est ?
- Les escarres en chiffres
- Quels sont les symptômes des escarres ?
- Quelles sont les causes des escarres ?
- Escarre : quels sont les facteurs de risques ?
- Escarre : quels les personnes à risques ?
- Combien de temps dure une escarre ?
- Pourquoi est-il difficile de soigner une escarre ?
- Escarre : est-ce contagieux ?
- Escarre : qui, quand consulter ?
- Quelles sont les complications d'une escarre ?
- Escarre : les examens et analyses à faire ?
- Escarre : quels sont les traitements ?
- Comment prévenir les escarres ?
- Sites d’informations et associations
Escarre : qu'est-ce que c'est ?
Une escarre est une lésion plus ou moins profonde de la peau, liée à une compression excessive et prolongée des tissus entre deux plans durs (entre les os et le plan dur d’un lit par exemple). Cette pression excessive supprime la circulation sanguine (c’est l’hypoxie) et entraîne une nécrose (mort) localisée de la peau.
Les localisations les plus fréquentes de l’escarre sont le sacrum (haut des fesses) et les talons. Les escarres apparaissent également sur d’autres points de pression : les ischions (bas des fesses), les trochanters (hanche), les malléoles (pied), l’occiput (partie postérieure du crâne).
Le Dr Sabine Rouvière, gériatre dans le Service de Gérontologie et Prévention du Vieillissement, Centre Serre-Cavalier (CHU de Nimes) précise "une plaie est dite chronique à partir de 4 à 6 semaines de non-cicatrisation spontanée. Une plaie se chronicise sur un terrain particulier, c’est pourquoi il faut faire une enquête pour comprendre pourquoi une personne développe une escarre et présente un retard de cicatrisation".
Photo d'une escarre
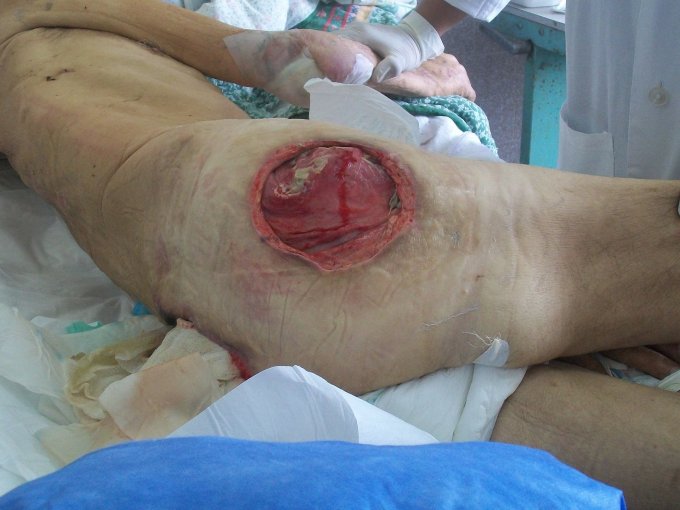 © Creative Commons
© Creative Commons
© Bobjgalindo — Travail personnel - Licence : https://creativecommons.org/licenses/by-sa/4.0/
Les escarres en chiffres
Une étude nationale française datant de 2008 (Perse 2014) a trouvé que la prévalence (nombre de patients porteurs d’escarre à un moment donné) de l’escarre était de 8.1% à l’hôpital.
4,3% des personnes hospitalisées développent une escarre. L’incidence (proportion de patients qui développent une escarre lors d’un séjour à l’hôpital) est plus élevée en service de réanimation et lors d’un long séjour à l’hôpital.
8% des personnes opérées dont l’opération dure plus de 3h développent une escarre et 34 à 46% des blessés qui ont des lésions à la moelle épinière (paraplégie, tétraplégie...) présentent une escarre dans les deux ans.
La prévalence des escarres en ville a augmenté de 30% entre 2003 et 2006.
On estime le nombre d’escarres sur l’ensemble de la population française à 300 000 par an.
La durée de cicatrisation des escarres est en moyenne de 3 à 5 mois mais peut être beaucoup plus longue.
Localisation et gravité des escarres
40% des escarres touchent les talons et 40% le sacrum.
39,1% des escarres sont considérées comme graves.
Une prévalence augmentée avec l’âge
50% des escarres surviennent après 80 ans. Le pic de fréquence des escarres est entre 76 et 84 ans.
L’âge moyen des personnes ayant une escarre est de 74 ans.
Quels sont les symptômes des escarres ?
Les escarres sont classées en 5 stades (classification française). Les symptômes diffèrent selon les stades.
- Le stade 0 se manifeste par une rougeur qui blanchit à la pression du doigt. "Il y a une hyperémie (accumulation de sang dans les vaisseaux) réactionnelle suite à une fermeture prolongée des vaisseaux. Comme il y a une vasodilatation locale, quand on appui sur la peau, elle blanchit", explique le Dr Sabine Rouvière, gériatre dans le Service de Gérontologie et Prévention du Vieillissement, Centre Serre-Cavalier (CHU de Nimes)
- Le stade 1 se caractérise par une rougeur persistante (de teinte rouge, bleue ou violacée) de la peau. Elle ne blanchit pas à la pression du doigt. Cette rougeur s’accompagne d’une sensibilité, d’une chaleur de la peau et d’une douleur importante. "La rougeur ne disparaît pas à la vitropression car il y a une réelle souffrance des vaisseaux : les globules rouges sont sortis des vaisseaux" explique le Dr Sabine Rouvière.
- Le stade 2 de l’escarre est défini par une ulcération superficielle de l’épiderme et du derme en partie qui se présente comme une dermabrasion, une ampoule.
- Au stade 3, l’escarre forme une ulcération profonde avec atteinte de l’épiderme, du derme et de l’hypoderme (tissu graisseux). Les vaisseaux sont détruits et provoquent la destruction tissulaire par manque d’oxygène et libération de facteurs toxiques.
- Au stade 4, l’ulcération est encore plus profonde. "Il s’agit du stade 4 lorsqu’il y a exposition des organes nobles (muscles, os, articulations)", indique le Dr Sabine Rouvière.
Schéma des différents stades des escarres
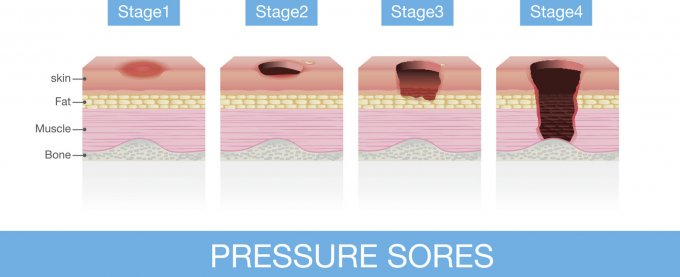 © Istock
© Istock
Douleurs des escarres
Les douleurs peuvent être spontanées ou non. C'est-à-dire qu'elles apparaissent lors des soins comme les changements de position, les mobilisations, la réfection des pansements ou alors présentes en continu. Il n’y a pas de corrélation entre l’intensité de la douleur et la taille de l’escarre.
Quelles sont les causes des escarres ?
"Les escarres sont dues à une compression des vaisseaux entre quelque chose de dur à l’intérieur du corps (les tendons et les os) et un support dur de l’autre côté mais, le plus souvent, elles n’arrivent pas chez n’importe qui. Les escarres sont une maladie générale" explique la gériatre.
Escarre : une cause traumatique
L'escarre peut avoir une origine traumatique. Il s’agit par exemple d’une personne âgée qui chute et demeure longtemps sur le sol.
Peut-il y avoir d'autres types de traumatisme ?
Réponse du Dr Sabine Rouvière, gériatre :
"Le traumatisme peut être d’origine iatrogène, c’est-à-dire à la suite d’un soin : par exemple une bande trop serrée sur un tendon du pied un peu saillant, si le patient a une pathologie artérielle des membres inférieurs".
Escarre : une cause neurologique
La deuxième cause d’escarre est neurologique liée à la perte de sensibilité ou de capacité à se déplacer sans pouvoir exprimer un besoin de changement de position. "C’est le cas des blessés médullaires (paraplégiques, tétraplégiques) qui n’ont plus de sensibilité, mais aussi des personnes âgées ayant des troubles cognitifs", informe le Dr Sabine Rouvière.
Escarre : une cause polyfactorielle
"La 3ème cause d’escarre, la plus fréquente en gériatrie, est polyfactorielle : incapacité de se mouvoir du fauteuil ou dans son lit, incapacité à exprimer son inconfort, dénutrition, incontinence, glissement dans le lit ou le fauteuil...", informe la gériatre.
"Autant de critères que l’on retrouve dans l’échelle de Braden, échelle d’évaluation du risque d’escarre qui est conseillée dans la conférence de consensus de prise en charge des escarres (HAS, 2001)" précise-t-elle.
Escarre : quels sont les facteurs de risques ?
Les facteurs de risque qui favorisent la survenue de l’escarre peuvent être externes ou internes.
Les facteurs externes
- La pression : c’est le facteur le plus important dans le développement des escarres. Suite à une position prolongée assise ou allongée, le poids du corps applique une pression sur les vaisseaux sanguins situés sous la peau entraînant une diminution de l’apport en oxygène aux tissus cutanés. Si cet écrasement des tissus persiste, une escarre peut apparaître en seulement quelques heures.
- La friction : frottement direct de la peau avec le plan du lit ou sur une protection d’incontinence ou lors du nettoyage du siège de matières sèches et collées chez les patients incontinents.
- Le cisaillement : glissement des tissus les uns sur les autres, par exemple lorsqu’une personne est en position demi-assise tronc relevé à plus de 30° et qu’elle glisse dans son lit ou dans son fauteuil.
- La macération : fréquente en cas d’incontinence et de port de protections hygiéniques.
Les facteurs internes
- l’immobilité (incapacité à se changer de position au lit ou au fauteuil) ;
- la dénutrition ;
- l’incontinence ;
- l’état de la peau ;
- la baisse du débit circulatoire (hypotension artérielle, déshydratation, atteinte artérielle des membres inférieurs) ;
- une neuropathie ;
- l’âge ;
- des antécédents d’escarres ;
- des maladies aiguës ;
- des maladies chroniques graves ;
- la fin de vie.
Les facteurs prédictifs d’escarre
L’immobilisation est un facteur qui augmente l’incidence de l’escarre.
À savoir : l’utilisation d’échelles de risque (Norton, Braden...) permet de déterminer le risque d’escarre. "L’échelle de Braden reprend les principaux risques, elle peut servir de check-list des points à vérifier et prendre en charge", indique le Dr Sabine Rouvière.
Escarre : quels les personnes à risques ?
Les escarres touchent essentiellement les personnes âgées et les personnes atteintes neurologiquement : blessés médullaires, personnes qui ont eu un AVC, sclérose en plaque…
Elles peuvent aussi concerner les patients en réanimation, atteints de cancer, de troubles circulatoires, d’insuffisance cardiaque, d’insuffisance respiratoire...
Identifier les personnes à risque est un aspect important de la prévention des escarres.
Combien de temps dure une escarre ?
Les escarres mettent beaucoup de temps à cicatriser. Le pronostic des escarres des personnes âgées est sombre, car le traitement est long et difficile.
La précision du gériatre dans le Service de Gérontologie et Prévention du Vieillissement, Centre Serre-Cavalier (CHU de Nimes) :
Pourquoi est-il difficile de soigner une escarre ?
Réponse du Dr Sabine Rouvière : "La cicatrisation des escarres peut être très longue voire impossible. Cela dépend de la compliance de la personne à décharger la plaie (enlever la pression), de son niveau nutritionnel et de son état général global. Par exemple, en cas d’artériopathie oblitérante des membres inférieurs, si les vaisseaux sont occlus, les espoirs de cicatrisation sont réduits et parfois impossible si l’atteinte est trop sévère et la prise en charge par un chirurgien vasculaire impossible. Il en est de même pour les patients refusant la décharge de leur escarre ou des changements de position ou si la dénutrition est majeure avec une anorexie sans possibilité de mettre en place d’une sonde de nutrition pour des raisons éthiques le plus souvent".
Escarre : est-ce contagieux ?
Les escarres ne sont pas contagieuses.
Escarre : qui, quand consulter ?
Les personnes à risque que développer une escarre doivent faire l’objet d’une surveillance régulière des zones de pression, qu’elles soient hospitalisées ou à domicile.
Le diagnostic aux stades 0 et 1 est très important, car le traitement est plus aisé. Toute rougeur persistante de la peau chez une personne à risque non hospitalisée doit faire l’objet d’une consultation médicale.
Quelles sont les complications d'une escarre ?
La complication de l’escarre la plus fréquente est l’infection. Une escarre infectée nécessite la prise d’antibiotiques par voie générale après un prélèvement bactériologique idéalement par biopsie après une détersion.
La douleur est aussi une complication de l’escarre.
Les complications extrêmes sont l’ostéite (atteinte des os) de voisinage et la septicémie (infection généralisée).
Escarre : les examens et analyses à faire ?
L’escarre nécessite uniquement un examen clinique (observation du médecin). L ’état nutritionnel de la personne touchée est évalué (poids, mesure de l’indice de masse corporelle, dosage sanguin de l’Albumine et de la CRP).
En cas de doute sur le diagnostic (infection, cancérisation possible mais rare pour les escarres), une biopsie de la lésion est réalisée.
Escarre : quels sont les traitements ?
Le traitement de l’escarre est général et local. Il prend aussi en compte l’état de la plaie.
Traitement général des escarres
"Une escarre demande une prise en compte de la personne touchée dans sa totalité", insiste le Dr Sabine Rouvière. "Avant même de traiter la plaie elle-même, il faut décharger l’escarre (enlever la pression grâce à un matelas adapté, des coussins, un fond de lit, des talonnières et des changements de position), traiter la douleur, vérifier l’état artériel de la personne car cela va conditionner les choix du traitement et prendre en charge la nutrition", détaille-t-elle.
L’alimentation des personnes souffrant de plaies d’escarres est en effet extrêmement importante. "Comment réparer un tissu si on n’apporte pas de quoi le reconstruire ?", souligne la spécialiste. Un bon apport en protéines notamment est indispensable pour permettre la cicatrisation de la plaie.
Quels sont les gestes à faire et ne pas faire face à une escarre ?
Réponse du Dr Sabine Rouvière :
"Dès qu’une escarre se situe à la moitié de la jambe (en dessous de la mi-cuisse), l’état artériel de la personne doit être vérifié afin de ne pas aggraver une escarre avec certains soins chez une personne ayant une atteinte artérielle. Au moindre doute, il ne faut pas humidifier une nécrose sans avis médical et idéalement un doppler artériel. Une plaie sèche, sans pourtour inflammatoire est protégée du risque infectieux".
En cas d’infection, il peut être nécessaire d’administrer un ou des antibiotiques par voie orale.
Traitement local des escarres
- Au stade 1, la rougeur est traitée en déchargeant la plaie. C'est-à-dire en supprimant la pression avec un changement de position au moins toutes les 4 heures, en utilisant des supports et si besoin (urines, macération) un film de Polyuréthane ou un pansement qui permet de limiter la macération.
- Lorsqu’il y a une phlyctène (ampoule), au stade 2, son contenu doit être évacué et la plaie recouverte avec un pansement gras, de type interface (par exemple Urgotul®) ou hydrocolloïde ((Duoderm® par exemple) ce dernier sera évité dans les zones de macération, car il est très collant ce qui altère la peau périlésionnelle si son changement est fréquent, pour maintenir un milieu chaud et humide pour favoriser la cicatrisation. La précision du Dr Sabine Rouvière "Si la personne a une atteinte artérielle, on va plutôt assécher la plaie en attendant le statut artériel précis et si possible la revascularisation".
- Les escarres de tout stade doivent être nettoyées avec de l’eau et du savon puis rincées au sérum physiologique.
- En cas d’escarre constituée, la détersion (éliminer les tissus nécrosés et la fibrine) est nécessaire sur certaines plaies. Elle doit être mécanique et aidée par un pansement tel que alginates (comme Algostéril® plus ou moins humidifié en fonction de l’importance de l’exsudat de la plaie) ou hydrogel, mais aussi des nouveaux pansements à pouvoir détersif comme Urgoclean® ou Hydroclean®.
- Le recouvrement de la plaie de stades 3 et 4 par un pansement permet de maintenir un milieu local favorisant le processus de cicatrisation spontanée par bourgeonnement/réépidermisation. "Le choix du pansement se fait en fonction du risque d’infection et de l’importance de l’exsudat (sécrétions)" informe la spécialiste. Elle ajoute "Toute cavité doit être comblée dans sa totalité. Les pansements relativement secs comme les alginates ayant tendance à se rétracter un peu lorsqu’ils absorbent les écoulements, il faut le mettre un peu plus haut que la limite de la peau".
Traitement local par Pression Négative (TPN)
Ce traitement consiste, après débridement, à remplir la plaie d’une mousse ou d’une compresse spéciale qui est branchée sur une pompe à vide.
Quels sont les avantages du TPN ?
Réponse du Dr Sabine Rouvière, gériatre :
"La TPN va promouvoir la cicatrisation des escarres de stades 3 et 4, en particulier en accélérant le recouvrement des organes nobles par activation du bourgeonnement sous l’effet de l’aspiration. Elle peut être débutée quand il ne reste presque plus de fibrine".
Chirurgie des escarres
Le traitement chirurgical est nécessaire en cas de nécrose tissulaire importante, d ’exposition des tendons ou des capsules articulaires, d’exposition de l’os et d’infection. Il ne peut être entrepris que sur une personne à l’état général relativement conservé, et avec une peau suffisamment élastique et tonique pour donner un espoir de cicatrisation.
Traitement des douleurs des escarres
Le traitement antalgique est indispensable dans tous les cas, l’escarre étant une maladie douloureuse. Il est renforcé une heure avant les soins, qui peuvent être particulièrement pénibles. Lors de la réfection du pansement, le mélange équimolaire protoxyde d'azote-oxy-gène (MEOPA) peut être utilisé. Ce mélange de deux gaz respirés dans un masque a un effet analgésique.
"Il est possible d’utiliser l’hypnoanalgésie si le soignant est formé. Un anesthésiant local peut-être utilisé (Elma® ou lidocaïne) sans dépasser 10 applications lors des détersions, car ils entrainent un retard de cicatrisation et si la fibrine persiste après 10 pansements il faut en rechercher la cause", précise le Dr Sabine Rouvière.
Comment prévenir les escarres ?
L’escarre est une maladie qui peut être prévenue dans la majorité des cas.
La mise en place des mesures générales de prévention commence dès l’identification des facteurs de risque. Elle s’applique à tout patient dont l’état cutané est intact, mais estimé à risque et elle vise à éviter la survenue de nouvelles escarres chez les patients déjà porteurs d’escarre.
- Identification des facteurs de risque : échelle de Braden, et algorithme décisionnel pour voir ce qui doit être fait en fonction du score.
- Surveillance quotidienne des zones à risque.
- Soins du siège : garder la peau propre et sèche.
- Toilette générale soignée.
- Prévention de la macération.
- Utilisation de supports : coussin de siège, matelas statique, matelas à air dynamique. "On utilise des matelas à air plus rapidement qu’avant", informe le Dr Sabine Rouvière.
- Mobilisation régulière avec changements fréquents de position (toutes les 6h au moins en prévention) et utilisation d’un matelas mobile qui permet de modifier régulièrement les points d’appui.
- Position en semi-fowler 30°-30° qui réparti mieux les pressions que à plat dans le lit. Si la personne reste au lit lors du repas, il faut redresser le dossier uniquement durant le repas puis remettre dans la position conseillée pour éviter les cisaillements. Si le malade a tendance à glisser lorsqu'il est assis dans son fauteuil, il faut l’installer dans un fauteuil roulant confort à bascule postérieure d’assise. Cette position doit être un peu modifiée si la personne reste plus de 2 heure sur son fauteuil.
- Alimentation correcte : manger suffisamment de tout et en particulier des produits qui contiennent des protéines.
À savoir : le massage et la friction des zones à risque sont à proscrire. Les applications de glaçons et d’air chaud sont interdits.
Sites d’informations et associations
- Le site Escarres
- Les escarres, comprendre, prévenir, soigner CHU Brugmann, Bruxelles
HAS Prévention et traitement des escarres de l’adulte et du sujet âgé - Recommandation de bonne pratique, Mis en ligne le 01 nov. 2001, Mise à jour :19 juil.2006
Dr Sabine Rouvière, Magali Moreau, Sophie Martini, Dr Claire Simon, Pr Benoît de Wazière. La prise en charge de l’escarre en gériatrie – Quelques principes de base pour une bonne cicatrisation,Repères en Gériatrie N° 133 – Avril – Mai 2014
Urgences-online.fr Prise en charge des escarres
Hubert Vuagnat, Nadia Donnat, Véronique Trombert Personne âgée et escarres : prévention et traitement, Rev Med Suisse 2012; volume 8. 2295-2302