Sommaire
- Définition : qu’est-ce que la syncope ?
- Quelle est la fréquence de la syncope ?
- Quels en sont les symptômes de la syncope ?
- Quelles sont les causes de la syncope ?
- Quels sont les facteurs de risque ?
- Quelles sont les personnes à risque de faire une syncope ?
- Combien de temps dure une syncope ?
- La syncope est-elle contagieuse ?
- Qui, quand consulter en cas de syncope ?
- Quelles sont les complications possibles de la syncope ?
- Syncope : Quels examens et analyses ?
- Quel est le traitement ?
- Comment prévenir la syncope ?
- Sites d’informations et d’associations
Définition : qu’est-ce que la syncope ?
« La syncope est une perte de connaissance totale, transitoire, brève avec récupération immédiate de la conscience normale sans trouble ni confusion », explique le Dr Claude Kouakam, cardiologue au CHU de Lille. Cette pathologie s’associe souvent à une chute du tonus postural (tomber).
Très fréquent, ce symptôme est dû à la baisse de l’apport sanguin et d’oxygène dans le cerveau. La plupart du temps, les causes de la syncope sont sans gravité. Pour autant, elle peut également être le symptôme précurseur d’un trouble sérieux, notamment cardiaque. Il existe trois types de syncopes : réflexe, orthostatique ou d’origine cardiaque.
Quelle est la fréquence de la syncope ?
« 30 % des individus seront confrontés à un épisode de syncope », indique le cardiologue. Environ la moitié des personnes concernées feront au moins une récidive.
Quels en sont les symptômes de la syncope ?
La syncope se caractérise par :
- Un évanouissement bref,
- Une perte de tonus musculaire.
90 % des syncopes réflexes sont accompagnées de signes annonciateurs (vertiges, vision trouble, suées, etc.) Les syncopes cardiaques sont, elles, le plus souvent à l’emporte-pièce (sans signes préventifs).
Quelles sont les causes de la syncope ?
En fonction du type de syncope, les causes diffèrent.
La syncope réflexe (vasovagale ou situationnelle) :
- La syncope vagale est provoquée par la station debout et immobile prolongée, une émotion forte, une douleur ou une situation stressante. « Cela représente 2/3 des syncopes. Leur incidence diminue avec l’âge », précise le spécialiste.
- La syncope situationnelle est induite par un même événement ou une situation particulière (serrage de la cravate ou rasage, miction, toux, stimulation gastro-intestinale, etc.).
La syncope orthostatique :
Ce trouble est provoqué par la baisse de la pression artérielle lors du passage de la position couchée ou assise à la position debout (hypotension orthostatique). Elle est favorisée par la prise de certains médicaments (antidépresseurs, antihypertenseurs, etc.). « Cela représente 15 à 20 % des syncopes. Très souvent chez les personnes âgées polymédicamentées », précise le docteur.
La syncope cardiaque :
De nombreuses maladies cardiaques (tachycardie, bradycardie, anomalies structurelles, etc.) peuvent en être à l’origine. « Si elle ne concerne que 10 à 15 % des syncopes, c’est la plus dangereuse. Le risque de la prochaine récidive est la mort subite », alerte l’expert.
Photo : fréquence cardiaque due à une cardiomyopathie hypertrophique
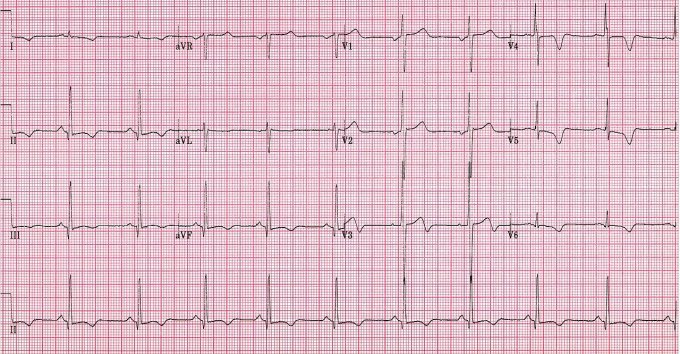 © Creative Commons
© Creative Commons
Crédit : W.G. de Voogt, MD, PhD, SLAZ, The Netherlands Licence : https://commons.wikimedia.org/wiki/File:DVA2555_(CardioNetworks_ECGpedia).jpg
Quels sont les facteurs de risque ?
Les facteurs de risque dépendent de la cause. Dans le cas de la syncope situationnelle, l’événement déclencheur d’origine peut causer un nouvel épisode. « Si un patient a déjà fait une syncope en urinant debout, il doit désormais s’asseoir », image le médecin. Dans le cas de la syncope d’origine cardiaque, des facteurs d’hérédité peuvent rentrer en ligne de compte.
Quelles sont les personnes à risque de faire une syncope ?
Cette pathologie peut concerner tous les âges et tous les sexes. Pour autant, les personnes les plus touchées sont celles :
- ayant déjà eu un épisode,
- étant polymédicamentées, et donc souvent âgées,
- étant diabétiques,
- souffrant d’hypertension artérielle. « Par exemple, en cas de surdosage des médicaments à effet hypotenseur. », explique le docteur,
- souffrant de problèmes cardiaques et négligeant leur traitement, ou leur suivi.
Combien de temps dure une syncope ?
La perte de connaissance liée à une syncope dure de quelques secondes à une minute. « Il est extrêmement rare que cela dure plus longtemps », ajoute le spécialiste. C’est ce qui la différencie des autres pathologies de pertes de connaissance, et notamment de l’épilepsie.
La syncope est-elle contagieuse ?
Cette pathologie ne peut pas se transmettre d’un individu à l’autre.
Qui, quand consulter en cas de syncope ?
Même si la syncope ne laisse aucune séquelle, il est important de rapidement consulter un médecin généraliste ou de se rendre aux Urgences, notamment pour les personnes ayant des antécédents familiaux cardiaques ou étant déjà suivi pour des problèmes au cœur.
Quelles sont les complications possibles de la syncope ?
Pour toutes les syncopes, la chute peut être plus dangereuse que la pathologie elle-même. Parfois brutale, elle peut occasionner :
- des plaies,
- des contusions,
- des fractures,
- des hémorragies.
La complication la plus grave est, cependant, le risque de mort subite qui survient dans le cas d’une pathologie cardiaque. « Dans ce cas de figure, l’étape d’après peut être l’arrêt du cœur », alerte le cardiologue.
Photo : schéma d'une syncope d'origine cardiaque, suivie d'une chute
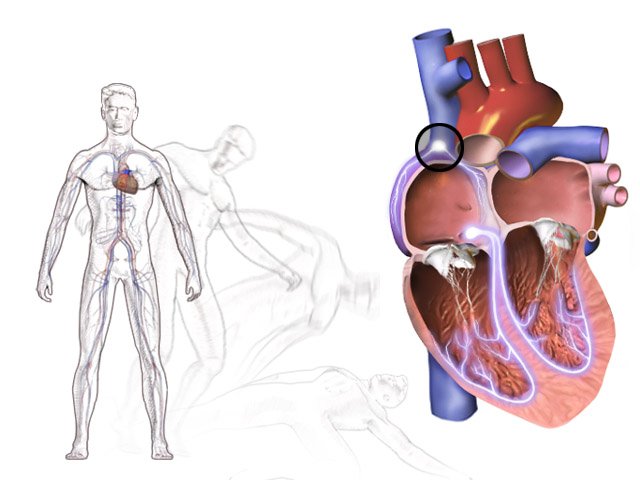 © Creative Commons
© Creative Commons
Crédit : Blausen.com staff (2014) Licence : https://commons.wikimedia.org/wiki/File:Blausen_0100_Bradycardia_Fainting.png
Syncope : Quels examens et analyses ?
Dans 10 à 20 % des cas, la cause de la syncope demeure inexpliquée. Pour le corps médical, la priorité est de déceler si elle est d’origine cardiaque ou non.
La Haute Autorité de la Santé recommande de réaliser :
- un interrogatoire poussé et un bon examen clinique,
- un électrocardiogramme (ECG) ; afin de déceler un potentiel trouble cardiaque.
Si le doute subsiste, il est possible de procéder à des examens complémentaires pour identifier la cause et/ou stratifier le risque.
Quel est le traitement ?
« Le traitement de la syncope est avant tout celui de sa cause », révèle le spécialiste. Cela se traduit par :
- un allègement du traitement antihypertenseur ou hypotenseur,
- une correction des anomalies du rythme cardiaque (par exemple, implantation d’un stimulateur cardiaque en cas de bradycardie),
- un évitement des situations à risque.
Comment prévenir la syncope ?
Les syncopes n’ayant pas toujours de signes prodromiques (annonciateurs), il est difficile de les prévenir. Pour autant, quelques habitudes simples peuvent aider à les éviter :
- Syncope réflexe : éviter la prise de médicaments hypotenseurs, de drogue et d’alcool. Pour la syncope situationnelle, il est conseillé de ne pas reproduire la situation qui a provoqué la crise.
Que faire lorsque les symptômes annonciateurs apparaissent ?
La réponse du Dr Claude Kouakam :
« Il faut s’allonger ou au minimum s’assoir jambes surélevées et réaliser des manœuvres de contractions musculaires afin de faciliter le retour du sang vers le cœur. Lorsque les patients identifient bien les prodromes, ils peuvent efficacement éviter la perte de conscience ».
- Dans le cas d’une syncope orthostatique, il s’agit d’éviter les changements brutaux de positions (lever nocturne pour se rendre aux toilettes) et les médicaments potentiellement hypotenseurs.
- Dans le cas d’une syncope cardiovasculaire, seule la correction de la cause peut aider à prévenir les récidives.
Sites d’informations et d’associations
Haute Autorité de la Santé – Recommandations pour la prise en charge
Le site du CHU de Bordeaux : https://www.chu-bordeaux.fr/Les-unit%C3%A9s-m%C3%A9dicales/Cardiologie-hypertension-art%C3%A9rielle-(Saint-Andr%C3%A9)/Syncope-vasovagale/ [consulté le 3 février 2020]
Le site de la Haute Autorité de la Santé : https://www.has-sante.fr/upload/docs/application/pdf/2008-07/syncopes_-_recommandations.pdf [consulté le 3 février 2020]
Le site de l'institut de cardiologie de Montréal : https://www.icm-mhi.org/fr/soins-et-services/maladies-cardiovasculaires/syncope-cardiovasculaire [consulté le 3 février 2020]